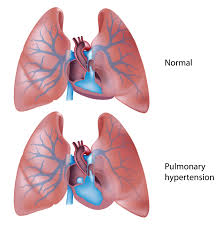
Terdapat berbagai jalur yang mengontrol resistensi vaskuler paru, banyak diantaranya merupakan target terapi dalam manajemen hipertensi arteri pulmonal. Oleh karena itu penting untuk memahami kontrol resistensi vaskuler paru.
Pada pasien hipertensi arteri pulmonal terjadi peningkatan kadar endotelin 1.1 Selain menyebabkan vasokonstriksi, endotelin 1 menyebabkan proliferasi fibroblas dan sel otot halus melalui reseptor endotelin A (ETA), dan atau endotelin B (ETB). 2 Kadar serotonin juga meningkat pada hipertensi arteri pulmonal, serotonin menstimulasi mitogenesis sel vaskuler dan meningkatkan ekspresi transporter serotonin ditemukan pada arteri yang hipertensif. 3 Pasien dengan hipertensi arteri pulmonal relatif mempunyai defisiensi jalur vasodilator, kemudian memproduksi prostasiklin endogen yang lebih sedikit, ekspresi nitrogen oxide synthase (NOS) yang lebih sedikit, dan vasoactive intestinal peptide (VIP) yang lebih sedikit di paru. 4
Pencegahan hipertensi pulmonal pada pediatrik
Meskipun telah ada kemajuan dalam terapi, pencegahan hipertensi pulmonal pediatrik masih menjadi prioritas. Pasien dengan penyakit jantung kongenital dengan pirau dari kiri ke kanan harus dilakukan operasi segera untuk mencegah penyakit vaskuler paru. Hal ini penting untuk pasien VSD atau AVSD. 5 Peningkatan dalam manajemen operatif dan postoperatif dapat berperan untuk mengurangi insiden hipertensi pulmonal pada anak setelah operasi jantung, diantaranya ventilasi yang adekuat, fisioterapi dada dan jika diperlukan, antibiotik. 6
Oksigenasi yang baik, CO2 yang rendah, dan pH di atas normal dapat mengurangi tekanan arteri pulmonal, sehingga efektivitas vasodilatasi pulmonal dapat dioptimalkan. Penggunaan fentanil dan klonidin dapat digunakan sebagai profilaksis krisis hipertensi pulmonal.
Terapi hipertensi pulmonal pada pediatrik
Panduan terkini merekomendasikan pasien dengan hipertensi pulmonal harus ditangani oleh tim multispesialis. Pendampingan jangka panjang seperti oleh perawat khusus akan bermanfaat.
Respon terapi tidak dapat diprediksi pada anak, oleh karena itu diperlukan pemantauan yang ketat pada pasien pediatrik. Penelitian menganjurkan terapi medis pada hipertensi pulmonal, termasuk pada pasien dengan sindrom Eisenmenger, karena dapat mengurangi jumlah pasien yang memerlukan transplantasi paru.7 Terdapat pilihan terapi yang lebih sedikit untuk pasien dengan hipertensi pulmonal dibandingkan dengan hipertensi arteri pulmonal.
Pertama, terapi hipertensi pulmonal perlu mencari penyebabnya, terapi kemudian ditujukan untuk penyebab tersebut. Sebagai contoh, pasien hipertensi arteri pulmonal yang disebabkan oleh obstruksi saluran napas atas dilakukan adenotonsilektomi, pasien kistik fibrosis, asma, atau displasia bronkopulmoner diberikan terapi yang sesuai. Obat yang memiliki efek vasokonstriksi seperti dekongestan simpatomimetik dengan efek stimulasi adrenergik α tidak diperbolehkan pada pasien hipertensi pulmonal.
Terapi pada kondisi akut
Pasien anak yang datang dengan gejala sinkop, gagal jantung kanan, atau hipertensi arteri pulmonal postoperatif harus didiagnosis dan diberikan terapi yang tepat.8 Terapi baik dalam bentuk inhalasi, oral dengan sildenafil, atau dengan alat bantu hemodinamik seperti extracorporeal membranous oxygenation (ECMO).
Oksigen
Pemberian oksigen di unit perawatan intensif merupakan sangat penting dan oksigen terapi telah terbukti bermanfaat untuk pasien hipertensi arteri pulmonal akut baik hipoksik maupun nonhipoksik.9
Nitrit Oksida
Inhalasi Nitrit oksida (NO) adalah terapi lini pertama untuk hipertensi pulmonal pediatrik postoperasi atau pada pasien dengan presentasi baru hipertensi arteri pulmonal akut yang berat dirawat di unit pelayanan intensif, karena dapat menurunkan tekanan arteri pulmonal secara cepat. Terapi inhalasi NO digunakan pada persistent pulmonary hypertension of the newborn (PPHN) akut. Mekanisme kerja NO adalah dengan menstimulasi guanilil siklase dan meningkatkan produksi cyclic guanylate monophosphate (cGMP) pada sel otot polos pulmonal, kemudian menyebabkan ambilan kalsium ke retikulum endoplasma, menyebabkan relaksasi otot, mengurangi tekanan arteri pulmonal dan resistensi vaskuler paru, dan meningkatkan oksigenasi. NO yang diserap dari paru ke sirkulasi sistemik dideaktivasi secara cepat oleh kombinasi dengan hemodglobin, meminimalkan efek pada sirkulasi sistemik. Oleh karena itu, NO bekerja hanya pada pembuluh darah paru, dan tidak pada pembuluh darah sistemik. 10
Indeks oksigenasi (IO) adalah perhitungan kombinasi fraksi oksigen inspirasi (FiO2), tekanan saluran napas rata-rata, dan PaO2 sebagai indikator penurunan derajat respirasi. IO lebih dari 25 merupakan indikasi pemberian terapi dengan NO. Dosis pada kondisi akut dimulai dari 20 parts per million (ppm), meskipun hipertensi arteri pulmonal postoperatif diberikan dosis rendah 3-10 ppm. Pemberian NO dosis tinggi terus menerus dapat menimbulkan methemoglobinemia, sedangkan penghentian secara mendadak akan menimbulkan rebound hipertensi arteri pulmonal. Rebound hipertensi arteri pulmonal dapat dicegah dengan pemberian fosfodiesterase inhibitor, prostasiklin atau penghentian NO diikuti oleh pemberian terapi separuh dosis. Meskipun begitu, belum ada bukti penggunaan NO jangka panjang menimbulkan komplikasi pada jantung dan paru. 11
Pemberian NO dapat mengurangi kebutuhan terhadap ECMO pada neonatus dengan gagal napas hipoksik. Namun, sebuah review dari cohcrane memperlihatkan bahwa tidak perbedaan yang signifikan pada kematian postoperatif jangka pendek atau tekanan arteri pulmonal rata-rata dengan pemberian inhalasi NO dibandingkan dengan plasebo atau manajemen konvensional (hiperventilasi, penggunaan sodium bikarbonat, inotropik intravena, vasodilator dan sedatif). Panduan Eropa terkini menyatakan bahwa tidak ada bukti yang merekomendasikan penggunaan inhalasi NO preoperatif pada pasien dengan penyakit jantung kongenital dengan risiko hipertensi arteri pulmonal. Namun terdapat bukti yang cukup bahwa pemberian inhalasi NO (dosis awal 20 ppm, dinaikan 40 ppm jika tidak ada respon) pada pasien dengan hipertensi arteri pulmonal perioperatif. Terapi harus dihentikan setelah 30 menit apabila tidak ada respon yang signifikan.
Extracorporeal membrane oxygenation (ECMO)
Penggunaan ECMO dihubungkan dengan komplikasi termasuk perdarahan interstisial dan alveolar dan gangguan epitel sekunder. Oleh karena itu, sejak adanya pemberian terapi inhalasi NO, penggunaan ECMO berkurang secara signifikan. Meskipun begitu, terdapat beberapa keadaan dimana ECMO masih diperlukan, seperti bayi dengan penyakit jantung atau paru berat selain hipertensi arteri pulmonal, sebuah penelitian pada anak dengan gagal pernapasan hipoksemik didapatkan bahwa terapi dengan NO saja hanya berhasil pada 29% kasus. 12
Terapi pemeliharaan
Tujuan terapi pemeliharaan untuk hipertensi pulmonal pediatrik adalah untuk menurunkan tekanan arteri pulmonal, untuk menurunkan atau menghambat progresivitas menjadi penyakit vaskuler paru, dan untuk meningkatkan kapasitas fungsional yaitu peningkatan tingkat aktivitas.
Panduan terkini menyatakan bahwa pilihan terapi harus berdasarkan pada kelas fungsional WHO dan respon terhadap tes vasodilator saat kateterisasi jantung. Umur anak merupakan faktor yang penting, beberapa obat yang digunakan untuk dewasa tidak cocok digunakan pada anak, treprostinil subkutan sering menyebabkan nyeri berat, dan anak yang tidak dalam kondisi baik tidak dapat mentoleransi dosis iloprost inhalasi setiap 2-3 jam.
Di Inggris, statistik memperlihatkan bahwa hanya sedikit pasien yang responsif terhadap vasoreaktif dan terapi dengan antagonis kanal kalsium. Oleh karena itu, sebagian besar anak diobati dengan terapi hipertensi arteri pulmonal spesifik, seperti epoprostenol intravena (hanya obat ini yang diujikan secara placebo-controlled trial), bosentan, dan sildenafil. Pilihan obat bergantung pada beberapa faktor, seperti profil efek samping, rute pemberian, pilihan pasien dan pengalaman dokter. 13
Antagonis kanal kalsium
Antagonis kanal kalsium, nifedipin merupakan pilihan agen paling tua untuk hipertensi arteri pulmonal dan amlodipin dapat bermanfaat untuk pasien hipertensi arteri pulmonal. Antagonis kanal kalsium dilanjutkan apabila pasien memperlihatkan respon vasodilator yang adekuat (didefinisikan sebagai penurunan tekanan arteri pulmonal dan resistensi vaskular paru lebih dari 20%). Pasien-pasien ini tidak memerlukan terapi lain. 14 Namun, antagonis kanal kalsium hanya efektif pada 5%-10% anak dan dewasa, pasien yang nonresponder memperlihatkan peningkatan resistensi vaskuler paru. Beberapa pasien dapat berubah dari responder, yang memperlihatkan respon yang stabil terhadap antagonis kanal kalsium dalam periode beberapa tahun, menjadi nonresponder, yang memerlukan pengobatan tambahan.
Penghambat fosfodiesterase
Sildenafil, sebuah penghambat fosfodiesterase, diberikan secara oral, memperlihatkan efek vasodilator pulmonal yang selektif dan poten. Sildenafil bekerja dengan menghambat fosfodiesterase V secara selektif, enzim yang berfungsi untuk menghancurkan cGMP di jaringan paru. Peningkatan cGMP menyebabkan relaksasi sel otot polos yang diperantarai oleh kalsium. Efek pada pembuluh darah paru ini terjadi secara independen terhadap penyebab hipertensi arteri pulmonal, memperlihatkan peran efek ini dalam manajemen hipertensi arteri pulmonal. 15
Sebuah studi pendahuluan memperlihatkan bahwa sildenafil meningkatkan hemodinamik dan kapasitas olahraga pada anak dengan hipertensi pulmonal primer dan hipertensi arteri pulmonal sekunder karena penyakit jantung kongenital. Penelitian lanjutan memperlihatkan bahwa sildenafil bekerja dengan meningkatkan vasodilatasi melalui jalur endotelial dan dengan mengurangi konsentasi plasma endotelin 1 dan faktor von Willebrand, menyebabkan penurunan tekanan arteri pulmonal dan resistensi vaskuler paru. Pada hipertensi arteri pulmonal idiopatik dan Sindrom Eisenmenger, terdapat penurunan kadar sel progenitor endotelial, terdapat hipotesis bahwa peningkatan sel-sel ini dalam jangka panjang, menyebabkan penurunan disfungsi endotel. Penelitian lain menemukan bahwa pasien dengan hipertensi arteri pulmonal sekunder terhadap defek jantung kongenital yang diberikan sildenafil, terjadi peningkatan kapasitas olahraga, fungsional kelas WHO, dan hemodinamik. Penelitian lain oleh Baharani memperlihatkan bahwa pasien dengan penyakit jantung kongenital mengalami peningkatan six minutes walking distance (6-MWD) dan tekanan arteri pulmonal sistolik saat diobati dengan sildenafil dibandingkan plasebo. Sildenafil dapat memperbaiki tekanan arteri pulmonal rata-rata, resistensi vaskular paru, dan toleransi olahraga pada hipertensi arteri pulmonal. Sebuah penelitian memperlihatkan bahwa terdapat hubungan dosis-respon langsung antar sildenafil dengan kapasitas olahraga.
Sildenafil juga bekerja sinergistik dengan NO, meningkatkan efektivitas NO eksogen, yang meningkatkan vasodilatasi. Kombinasi ini dapat memungkinkan perpindahan pasien dari unit perawatan intensif dan memfasilitasi penghentian secara bertahap dosis tinggi NO, dengan mengurangi efek rebound, yang sering terjadi pada penghentian inhalasi NO. Dalam jangka panjang, sildenafil memperlihatkan adanya penurunan regulasi yang bermakna sehingga membatasi penggunaannya, meskipun hal ini dapat dikurangi dengan pemberian NO. Efek samping sildenafil meliputi muntah, rasa tidak nyaman di perut, nyeri kepala, mengantuk, dan flushing, dan dalam jangka panjang, kehilangan ingatan. 16
Antagonis reseptor endotelin
Endotelin 1 (ET-1) bekerja pada reseptor ETA dan ETB yang menstimulasi mitosis sel otot polos arteri, mengaktivasi ETA dan ETB pada sel otot polos menyebabkan vasokonstriksi, sedangkan aktivasi ETB pada sel endotelial menghasilkan NO dan menyebabkan vasodilatasi. Hal ini dipikirkan merupakan sebab ketidakseimbangan antara vasodilatasi dan vasokonstriksi pada hipertensi pulmonal dan kadar ET-1 yang tinggi ditemukan pada paru dan sirkulasi pasien dengan hipertensi arteri pulmonal. 17
Bosentan, sebuah antagonis nonselektif, ETA dan ETB, telah memperlihatkan dapat mengurangi tekanan arteri rata-rata dan resistensi vaskuler paru, dan meningkatkan kualitas hidup pasien dengan hipertensi arteri pulmonal idiopatik. Sebuah penelitian memperlihatkan bahwa pada pasien pediatrik dengan penyakit jantung kongenital atau penyakit jaringan ikat, terapi dengan bosentan untuk jangka menengah 14 bulan dapat meningkatkan fungsional kelas WHO pada 46%. Bosentan juga efektif pada pasien dengan sindrom Eisenmenger, mengurangi tekanan arteri pulmonal dan resistensi vaskular paru dan meningkatkan kapasitas olahraga, tanpa mengurangi saturasi oksigen (the BREATHE-5 trial). Namun, bosentan memperlihatkan dapat menyebabkan disfungsi hepatik pada beberapa pasien. Sebuah penelitian memperlihatkan tes fungsi hati yang abnormal pada 2.7% anak di bawah 12 tahun yang menggunakan bosentan, dibandingkan dengan 7.8% anak di bawah 12 tahun. Terdapat beberapa bukti yang memperlihatkan bahwa dalam jangka panjang, terdapat penurunan progresif efek terapi bosentan, khususnya pada anak.
Sitaxentan, antagonis yang lebih selektif pada ETA, memiliki peran penting pada hipertensi arteri pulmonal dengan penyakit jaringan ikat dan memiliki onset kerja yang lebih lama dibandingkan bosentan pada anak dengan penyakit jantung kongenital. Data penggunaan sitaxentan pada anak pasien terbatas.
Agonis prostasiklin
Prostasiklin (PGI2) merupakan mediator vasodilator endogen pada pembuluh darah pulmonal, agonis prostasiklin bekerja melalui jalur cAMP pada sel otot polos. Efek prostasiklin agonis meliputi penurunan resistensi vaskuler paru, menghambat agregasi platelet, dan mengurangi proliferasi sel otot polos. Pada pasien dengan hipertensi pulmonal, sel endotelial pulmonal dapat mengurangi ekspresi prostasiklin sintase dan urinalisis memperlihatkan penurunan metabolit prostasiklin stabil.
Penelitian awal mengenai prostasiklin cukup menjanjikan. Barst dan kolega memperlihatkan 90% tingkat survival selama 4 tahun pada anak dengan hipertensi arteri pulmonal idiopatik berat yang diberikan prostasiklini dan penelitian memperlihatkan bahwa prostasiklin meningkatkan fungsi hemodinamik dan kualitas hidup. Prostasiklin bekerja secara sinergis dengan NO, dengan bekerja pada jalur yang berbeda sehingga menambah target terapi. Oleh karena itu, obat ini dapat digunakan bila terapi dengan NO gagal, ketika penghentian NO (berlaku juga untuk sildenafil), atau saat sudah terjadi resistensi terapi. Obat ini diberikan secara intravena (epoprostenol, treprostinil), inhalasi (iloprost) atau oral (beraprost). Efek samping agonis prostasiklin membatasi penggunaannya. Efek samping epoprostenol yaitu flushing, nyeri rahang, nyeri kepala, kemerahan dan trombositopenia. Epoprostenol membutuhkan infus berkelanjutan dan memiliki waktu paruh yang pendek (< 6 menit). Penghentian infus dapat menyebabkan peningkatan resistensi vaskuler paru yang cepat, kolaps hemodinamik dan kematian.
Epoprostenol telah memperlihatkan peningkatan survival pasien dengan hipertensi arteri pulmonal dalam jangka panjang, dan merupakan terapi baku emas awal pada pasien dengan hipertensi arteri pulmonal idiopatik berat. Obat ini juga berperan pada fase akut PPHN, postoperatif pada pasien dengan penyakit jantung, dan pada pasien hipertensi pulmonal idiopatik, untuk mengurangi resistensi vaskuler paru sebelum kateterisasi jantung. Namun, epoprestenol memiliki efek terbatas sesuai dosis dan dapat menyebabkan rebound hipertensi arteri pulmonal yang berat.
Treprostinil digunakan secara subkutan, memiliki waktu paruh yang lebih panjang dan stabilitas, sehingga tidak perlu disimpan dalam suhu dingin. Namun pemberian secara subkutan sangat nyeri, sehingga membatasi penggunaannya pada pasien pediatrik.
Beraprost, sediaan oral, digunakan secara luas di Jepang dan Eropa, namun penelitian memperlihatkan bahwa efektivitasnya lebih buruk daripada sediaan intravena. Sediaan inhalasi, iloprost, mudah diberikan, memiliki efek samping yang lebih sedikit karena bekerja langsung di paru. Iloprost harus diberikan hampir setiap 2 jam dan oleh karena itu memiliki peran penting pada kondisi akut. 18
Terapi kombinasi
Penggunaan terapi kombinasi umum dilakukan di Amerika dan Eropa, namun masih sedikit konsensus mengenai kombinasi yang paling aman dan efektif. Kombinasi sildenafil dengan bosentan pernah dilakukan pada beberapa penelitian, meningkatkan hemodinamik, kapasitas olahraga, dan kualitas hidup pada pasien dengan hipertensi arteri pulmonal idiopatik atau hipertensi arteri pulmonal yang tidak responsif dengan satu jenis obat. Namun, farmakokinetik kombinasi obat tersebut kompleks, saat digunakan secara bersamaan, bosentan mengurangi konsentrasi plasma maksimum sildenafil dan sildenafil meningkatkan konsentrasi bosentan. Penelitian lebih lanjut diperlukan untuk memperlihatkan efek dan aplikasi klinis dari interaksi obat ini. Selain itu, kombinasi obat juga meningkatkan kejadian efek samping kedua obat. 19
Manajeman hipertensi pulmonal refrakter
Pasien yang masih simptomatik meskipun telah diberikan terapi medis membutuhkan terapi yang lebih invasif.
Septektomi atrial
Anak dengan hipertensi arteri pulmonal dan tanpa pirau adekuat dari kanan ke kiri melalui atria sering terjadi episode sinkop berulang. Septektomi atrial baik melalui kateterisasi atau secara bedah, memperlihatkan efek yang bermanfaat pada pasien dengan sinkop berulang, dengan menjaga cardiac output. Tindakan ini mengurangi tanda dan gejala gagal jantung kanan. 20
Transplantasi paru
Transplantasi paru dipertimbangkan pada langkah terakhir, karena mempertimbangkan tingkat survival jangka panjang pasien. Sejak tahun 1986, lebih dari 1055 anak dilakukan transplantasi paru di seluruh dunia. Anntara januari 190 dan Juni 2006, terdapat 977 pasien pediatrik yang dilakukan transplantasi, diantara jumlah tersebut, indikasi primer pada 1 pasien (10.6%) adalah hipertensi arteri pulmonal idiopatik, 34 ( 3.5%) karena penyakit jantung kongenital, 18 (1.8%) karena penyakit vaskuler paru, dan 17 (1.7%) karena sindrom Eisenmenger. Namun, transplantasi paru dibatasi oleh waktu tunggu, risiko bedah, dan masalah berkaitan dengan rejeksi transplant, dan tidak dapat dipergunakan sebagai pilihan terapi pada awal perjalanan penyakit. 21
Luaran terapi dan prognosis
Tidak terdapat ukuran kualitas hidup spesifik untuk hipertensi arteri pulmonal, meskipun penelitian yang mencari data mengenai aktivitas fisik pada pasien pediatrik memperlihatkan bahwa meskipun aktivitas fisik terbatas hampir 50% normal, skor fisiologis 80-90% normal. Skor ini tidak berkaitan dengan umur, waktu sejak diagnosis, resistensi vaskuler paru atau penyebab hipertensi arteri pulmonal.
Metaanalisis memperlihatkan bahwa pemberian terapi dapat mengurangi mortalitas sebanyak 43% (RR 0.57, 95% CI 0.35-0.92; p =0.023).22 Tingkat survival lebih tinggi pada hipertensi arteri pulmonal sekunder dibandingkan idiopatik, dan untuk pasien idiopatik, kombinasi lebih baik dari monoterapi.
Kesimpulan
Kemajuan dalam terapi hipertensi pulmonal telah meningkatkan survival pasien pediatrik. Dukungan umum, diagnosis dini, dan operasi untuk pasien hipertensi pulmonal sekunder karena penyakit jantung kongenital sangat penting. Pendekatan individual diperlukan dalam menentukan pilihan terapi, bergantung pada gejala, tanda klinis, dan status hemodinamik setiap pasien.
DAFTAR PUSTAKA
- Hoeper MM, Markevych I, Spiekerkoetter E, Welte T, Niedermeyer J. Goal-oriented treatment and combination therapy for pulmonary arterial hypertension. Eur Respir J. 2005;26:858–863.
- Davie N, Haleen SJ, Upton PD, Polak JM, Yacoub MH, Morrell NW. ET(A) and ET(B) receptors modulate the proliferation of human pulmonary artery smooth muscle cells. Am J Respir Crit Care Med. 2002;165(3):398–405.
- Hervé P, Launay JM, Scrobohaci ML, Brenot F, Simonneau G, Petitpretz P. Increased plasma serotonin in primary pulmonary hypertension. Am J Med. 1995;99(3):249–254.
- Christman BW, McPherson CD, Newman JH, King GA, Bernard GR, Groves BM. An imbalance between the excretion of thromboxane and prostacyclin metabolites in pulmonary hypertension. N Engl J Med. 1992;327(2):70–75.
- Bando K, Turrentine MW, Sharp TG, Sekine Y, Aufiero TX, Sun K. Pulmonary hypertension after operations for congenital heart disease: analysis of risk factors and management. J Thorac Cardiovasc Surg. 1996;112(6):1600–1607; discussion 1607–1609.
- Lindberg L, Olsson AK, Jögi P, Jonmarker C. How common is severe pulmonary hypertension after pediatric cardiac surgery? J Thorac Cardiovasc Surg. 2002;123(6):1155–1163.
- Adriaenssens T, Delcroix M, Van Deyk K, Budts W. Advanced therapy may delay the need for transplantation in patients with the Eisenmenger syndrome. Eur Heart J. 2006;27(12):1472–1477.
- Taylor CJ, Derrick G, McEwan A, Haworth SG, Sury MR. Risk of cardiac catheterization under anaesthesia in children with pulmonary hypertension. Br J Anaesth. 2007;98(5):657–661.
- Sandoval J, Aguirre JS, Pulido T, Martinez-Guerra ML, Santos E, Alvarado P. Nocturnal oxygen therapy in patients with the Eisenmenger syndrome. Am J Respir Crit Care Med. 2001;164(9):1682–1687.
- Thébaud B, Arnal JF, Mercier JC, Dinh-Xuan AT. Inhaled and exhaled nitric oxide. Cell Mol Life Sci. 1999;55(8–9):1103–1112.
- Göthberg S, Edberg KE, Tang SF, Michelsen S, Winberg P, Holmgren D, et al. Residual pulmonary hypertension in children after treatment with inhaled nitric oxide: a follow-up study regarding cardiopulmonary and neurological symptoms. Acta Paediatr. 2000;89(12):1414–1419.
- Fakioglu H, Totapally BR, Torbati D, Raszynski A, Sussmane JB, Wolfsdorf J. Hypoxic respiratory failure in term newborns: clinical indicators for inhaled nitric oxide and extracorporeal membrane oxygenation therapy. J Crit Care. 2005;20(3):288–293.
- Galiè N, Torbicki A, Barst R, Dartevelle P, Haworth S, Higenbottam T, et al. Guidelines on diagnosis and treatment of pulmonary arterial hypertension. The Task Force on Diagnosis and Treatment of Pulmonary Arterial Hypertension of the European Society of Cardiology. Eur Heart J. 2004;25(24):2243–2278.
- Wimmer M, Salzer U, Schlemmer M, Marx M, Proll E. Experience with long-term nifedipine therapy in paediatric cardiological patients. Padiatr Padol. 1990;25(3):181–193.
- Leibovitch L, Matok I, Paret G. Therapeutic applications of sildenafil citrate in the management of paediatric pulmonary hypertension. Drugs. 2007;67(1):57–73.
- Della Torre F, Della Torre E, Di Berardino F. Sildenafil in pulmonary hypertension. Sarcoidosis Vasc Diffuse Lung Dis. 2005;22(1):78–79.
- Giaid A, Yanagisawa M, Langleben D, Michel RP, Levy R, Shennib H, et al. Expression of endothelin-1 in the lungs of patients with pulmonary hypertension. N Engl J Med. 1993;328(24):1732–1739.
- Olschewski H, Simonneau G, Galiè N, et al. Inhaled iloprost for severe pulmonary hypertension. N Engl J Med. 2002;347(5):322–329.
- Simonneau G, Rubin LJ, Galiè N, et al. Addition of sildenafil to long-term intravenous epoprostenol therapy in patients with pulmonary arterial hypertension: a randomized trial. Ann Intern Med. 2008;149(8):521–530.
- Kerstein D, Levy PS, Hsu DT, Hordof AJ, Gersony WM, Barst RJ. Blade balloon atrial septostomy in patients with severe primary pulmonary hypertension. Circulation. 1995;91(7):2028–2035.
- Haworth SG. Role of the endothelium in pulmonary arterial hypertension. Vascul Pharmacol. 2006;45(5):317–325.
- Galie N, Manes A, Negro L, et al. A meta-analysis of randomized controlled trials in pulmonary arterial hypertension. Eur Heart J. 2009;30:394–403.
Simpan halaman ini dalam PDF?Post artikel ini di tempat lain?
Seluruh artikel di myhealing.wordpress.com dapat Anda perbanyak dan digunakan untuk keperluan apapun, asal tetap mencantumkan sumber URL. Silakan berikan rating untuk artikel ini.







17 May 2017 at 7:37 pm
Blogging is the new poetry. I find it wonderful and amazing in many ways.